Każdy z nas nosi w sobie jakieś mutacje genetyczne, ale tylko u niektórych rozwija się z tego powodu choroba nowotworowa. O tym, dlaczego tak się dzieje i jak zmniejszyć ryzyko zachorowania na raka – opowiada dr Magdalena Winiarska, immunolog z WUM.
Nowotwory są drugą w kolejności, po chorobach sercowo-naczyniowych, przyczyną śmierci w Polsce, w tym wielu śmierci przedwczesnych. Wiele osób zastanawia się więc czy i jak nowotworom można zapobiegać lub też, jak znacząco zmniejszyć ryzyko zachorowania. Jest na to jakiś uniwersalny sposób?
Jest. Nie starzeć się! (śmiech)
Chce Pani przez to powiedzieć, że najważniejszym czynnikiem ryzyka zachorowania na raka jest zaawansowany wiek?
Tak właśnie jest. Większość chorób nowotworowych to te, które pojawiają się w średnim lub podeszłym wieku, w związku z kumulowaniem się w naszym materiale genetycznym coraz liczniejszych zmian (mutacji). Komórki nabywają tych zmian w swoim DNA w wyniku proliferacji, czyli naturalnego procesu namnażania się (odnawiania), który z biegiem lat, w wyniku starzenia się organizmu, funkcjonuje coraz gorzej (jest bardziej podatny na błędy). Wbrew obiegowej opinii, chorób nowotworowych u dzieci, związanych z wrodzonym obciążeniem genetycznym, nie jest wcale aż tak dużo. Należą do nich między innymi siatkówczak, niektóre białaczki czy zespoły genetyczne związane z niestabilnością chromosomową mikrosatelitarną lub epigenetyczną. Są to jednak stosunkowo rzadkie przypadki.
Z tego co wiem, to wszyscy, zarówno młodzi jak i starzy, nosimy w sobie jakieś mutacje genetyczne, czyli potencjalne komórki nowotworowe. Dlaczego zatem jedni ludzie zapadają na raka, a inni nie?
Choroba nowotworowa to bardzo szerokie pojęcie. Mogą u kogoś wystąpić takie mutacje, które stuprocentowo będę predysponować do rozwoju choroby, czyli zawsze gdy ktoś je posiada to zachoruje, ale mogą być też mutacje, które dopiero w interakcji z innymi czynnikami, takimi jak stan środowiska, stan układu odpornościowego czy ekspozycja na konkretne kancerogeny, sprawią, że choroba nowotworowa się rozwinie. Tło genetyczne jest więc ważne, ale wcale nie musi przesądzić o zachorowaniu.
Z tego co powszechnie wiadomo, m.in. za sprawą przypadku słynnej Angeliny Jolie, do nowotworów uwarunkowanych genetycznie, z bardzo wysokim ryzykiem zachorowania, należą rak piersi oraz rak jajnika. Czy tego typu, dziedzicznych nowotworów i związanych z nimi konkretnych mutacji jest więcej?
Niestety tak. Znamy coraz więcej mutacji wysokiego ryzyka. Osoby, u których występują takie mutacje, np. BRCA1 czy BRCA2, związane ze zwiększonym ryzykiem szybkiego rozwoju raka piersi lub jajnika, muszą bardzo poważnie podchodzić do profilaktyki. W ich przypadku badanie USG raz na rok może nie wystarczyć, bo podczas kolejnego badania może się okazać, że rozwinął się już u nich zaawansowany nowotwór złośliwy, który nadaje się już tylko do leczenia paliatywnego. Takie osoby mogą więc rozważyć profilaktyczne usunięcie organów zagrożonych nowotworem. Innym przykładem nowotworu silnie uwarunkowanego genetycznie jest występujący głównie u dzieci siatkówczak. Wywołuje go mutacja genu znanego jako RB1. Siatkówczak słynie m.in. z faktu, że można go wykryć na zwykłej fotografii po tym, że źrenica chorego inaczej odbija światło. Po zrobieniu zdjęcia z błyskiem flesza może okazać się, że u wszystkich sfotografowanych osób oczy „świecą się” jednakowo, podczas gdy u dziecka z siatkówczakiem oko (najczęściej jedno) daje zupełnie inny odblask, czy też jego zupełny brak. Wymienione przykłady chorób uwarunkowanych mutacją konkretnego genu stanowią jednak mniejszość przypadków raka. Generalnie uważa się, że w chorobach nowotworowych zazwyczaj musi dojść do kumulacji co najmniej kilku mutacji, które przesądzają o tym, że choroba się ujawnia w postaci klinicznej. W praktyce jednak już jedna mutacja predysponuje komórkę do tego, żeby nabywała kolejnych mutacji.
Skoro nowotwory dziedziczne stanowią mniejszość przypadków raka, skupmy się teraz na mutacjach genetycznych nabywanych przez każdego z nas w toku dorosłego życia. Proszę powiedzieć, skąd one się biorą, jaki mechanizm za tym stoi?
Trzeba pamiętać, że każdy podział komórki oznacza przepisanie materiału genetycznego, a każde jego przepisanie stanowi potencjalny błąd. Niestety, takie błędy są czymś powszechnym.
Skoro jest to normalne, jak nasz organizm na bieżąco radzi sobie z takimi błędami?
Mamy wiele mechanizmów radzenia sobie z tego rodzaju problemem, np. wiele mechanizmów naprawy błędów. Jeśli wystąpi mutacja, to do pracy zabierają się enzymy, które próbują ją naprawić. Jeśli jednak naprawa jest nieskuteczna, bo błąd okazał się zbyt poważny, to może się włączyć system indukowania śmierci zmutowanej komórki (tzw. apoptozy). Jeśli jednak, pomimo nieusuniętego błędu, komórka przeżyje i dalej proliferuje, czyli namnaża się, do akcji wkracza nasz układ odpornościowy. Pełni on ważną rolę w nadzorze nad komórkami nowotworowymi (tzw. nadzór immunologiczny). Zatem, gdy zawiodą pierwsze komórkowe mechanizmy naprawcze i komórka z błędem przeżyje, to układ odpornościowy próbuje taką komórkę zniszczyć. Jak łatwo się domyślić, osoby z osłabionym układem odpornościowym, mają również gorszy nadzór immunologiczny, a zatem i wyższe ryzyko zachorowania na raka.
Czy apoptoza zmutowanych komórek, które są zlokalizowane w ważnych dla życia organach, może spowodować jakieś nieodwracalne szkody dla organizmu?
W niektórych przypadkach tak. Rodzimy się przecież z ograniczoną liczbą neuronów czy też komórek rozrodczych. Ich zdolność do regeneracji jest więc siłą rzeczy ograniczona. Ale trzeba wiedzieć, że apoptoza nie jest niczym wyjątkowym. To fizjologiczny proces, który obejmuje wszystkie komórki naszego ciała. Każda zdrowa komórka ma tzw. limit podziałów. W związku z tym nie mogą się one dzielić (namnażać) w nieskończoność. Po osiągnięciu określonej liczby podziałów i skróceniu swoich telomerów komórki umierają, najczęściej w ramach programowanej śmierci komórki. Potem nasz układ odpornościowy usuwa resztki i fragmenty komórek powstające w procesie apoptozy.
A w jaki sposób układ odpornościowy likwiduje komórki nowotworowe?
Ma na to wiele sposobów, m.in. mechanizmy swoiste (rozpoznające konkretne antygeny) i nieswoiste (obejmujące szersze działania obronne). Mechanizmy swoiste, do których należą m.in. limfocyty T, bardzo precyzyjnie rozpoznają nawet drobne zmiany zachodzące w naszych komórkach. Potrafią szybko zabić zmienioną komórkę, w szczególności nowotworową. Zanim jednak to nastąpi, limfocyty T najpierw dokładnie badają istotne struktury na powierzchni zmienionej komórki, aby sprawdzić co dokładnie dzieje się w jej wnętrzu i jakie białka produkuje. Jeśli limfocyt T rozpozna białka zmienione w wyniku mutacji, to może dojść do zabicia takiej komórki. Niestety, komórki nowotworowe nie są łatwym przeciwnikiem, z uwagi na fakt, że są to przecież nasze własne komórki, często niewiele się różniące od tych prawidłowych. Dlatego nasz układ odpornościowy musi być wyjątkowo czujny, czuły i precyzyjny, aby móc zabijać obce i groźne elementy, jednocześnie nie niszcząc własnych zdrowych komórek i tkanek.
Zatem nasz układ odpornościowy pełni ważną rolę w zwalczaniu nowotworów i powinniśmy zacząć na niego chuchać i dmuchać, zwłaszcza w średnim i starszym wieku, ponieważ ma on już wtedy pełne ręce roboty.
Dokładnie tak. Z jednej strony, już sam fakt wielokrotnego namnażania się komórek w toku dotychczasowego życia, sprawia że ich materiał genetyczny wielokrotnie musiał być przepisywany, co siłą rzeczy wiąże się ze sporym ryzykiem wystąpienia jakichś błędów. Enzymy zajmujące się powielaniem materiału genetycznego muszą działać bardzo szybko i na dużą skalę. W związku z tym najzwyczajniej w świecie czasem się one mylą, a popełnione błędy mogą w czasie kolejnych proliferacji kumulować się, przez co w końcu zapisy DNA stają się nieprawidłowe. Z drugiej strony, w średnim i starszym wieku dochodzi do osłabienia układu odpornościowego. Warto wiedzieć, że układ ten rozwija się i uczy głównie do okresu dojrzewania. Potem zdolność uczenia się układu odpornościowego maleje. U osób w podeszłym wieku, z różnych powodów, często nie działa on już tak wydajnie. Jeśli więc nasz układ odpornościowy nie nauczył się rozpoznawać jakichś antygenów na stosunkowo wczesnym etapie życia, to potem już raczej nie będzie umiał ich skutecznie wykryć i zlikwidować. Z upływem lat pogarsza się również zdolność do regeneracji komórek układu odpornościowego.
To przejdźmy w takim razie do sedna. Proszę powiedzieć jak możemy wzmacniać nasz układ odpornościowy w zmaganiach z tymi wszystkimi groźnymi mutacjami oraz unikać tego, co go osłabia?
Istotną rolę może odegrać wiele czynników. Ważny jest m.in. balans redoks, czyli ilość wolnych rodników w naszym organizmie. Niektóre komórki układu odpornościowego są bardzo wrażliwe na oddziaływanie wolnych rodników. Ich duża ilość może więc znacząco upośledzić działanie układu odpornościowego.
Jakie jeszcze czynniki wpływają na naszą odporność oraz DNA, in plus albo in minus? Skoro jest ich wiele to może spróbujmy je jakoś usystematyzować.
Czynników ryzyka rozwoju nowotworów jest naprawdę bardzo wiele. Zacznijmy od wskazania najważniejszych i dobrze poznanych już kancerogenów. Można je generalnie podzielić na trzy rodzaje: biologiczne, chemiczne i fizyczne. Do pierwszej grupy należą m.in. onkogenne wirusy, do których zalicza się: wirusy zapalenia wątroby (HBV, HCV), wirus HPV (brodawczaka ludzkiego) powodujący raka szyjki macicy, wirus mięsaka Kaposiego czy wirus EBV (Epsteina-Barr). Ten ostatni na przykład silnie stymuluje namnażanie limfocytów B, co zwiększa ryzyko pojawienia się błędów w którymś momencie powielania materiału genetycznego i może doprowadzić do rozwoju nowotworu.
A co z kancerogenami chemicznymi? W mediach prawie każdego dnia pojawiają się straszące newsy, o tym, że ta czy inna substancja zawarta w opakowaniach lub jedzeniu powoduje raka. Czego naprawdę należy się obawiać?
W tej grupie kancerogenów znajdują się m.in.: wielopierścieniowe węglowodory aromatyczne (WWA), nitrozaminy, alkohol, a także substancje zawarte w dymie tytoniowym. Warto wspomnieć, że WWA i nitrozaminy powstają m.in. w trakcie produkcji żywności, np. w trakcie grillowania albo przy produkcji wędlin (peklowaniu i wędzeniu). Ale WWA występują też w zanieczyszczonym powietrzu (smogu) czy też w smole. Kiedyś u londyńskich kominiarzy, często stykających się z sadzą i smołą, zaobserwowano częstsze niż u innych występowanie raka moszny.
Zostały nam jeszcze czynniki fizyczne.
Zaliczają się do nich m.in.: promieniowanie UV oraz promieniowanie jonizujące (rentgenowskie lub kosmiczne). Na to ostatnie narażeni są ludzie, którzy dużo latają (np. personel linii lotniczych).
Mówiliśmy dotąd głównie o czynnikach ryzyka. Na koniec spróbujmy więc skupić się na pozytywach, czyli czynnikach chroniących przed nowotworami. Proszę podpowiedzieć, co należy robić, aby zmniejszyć ryzyko zachorowania.
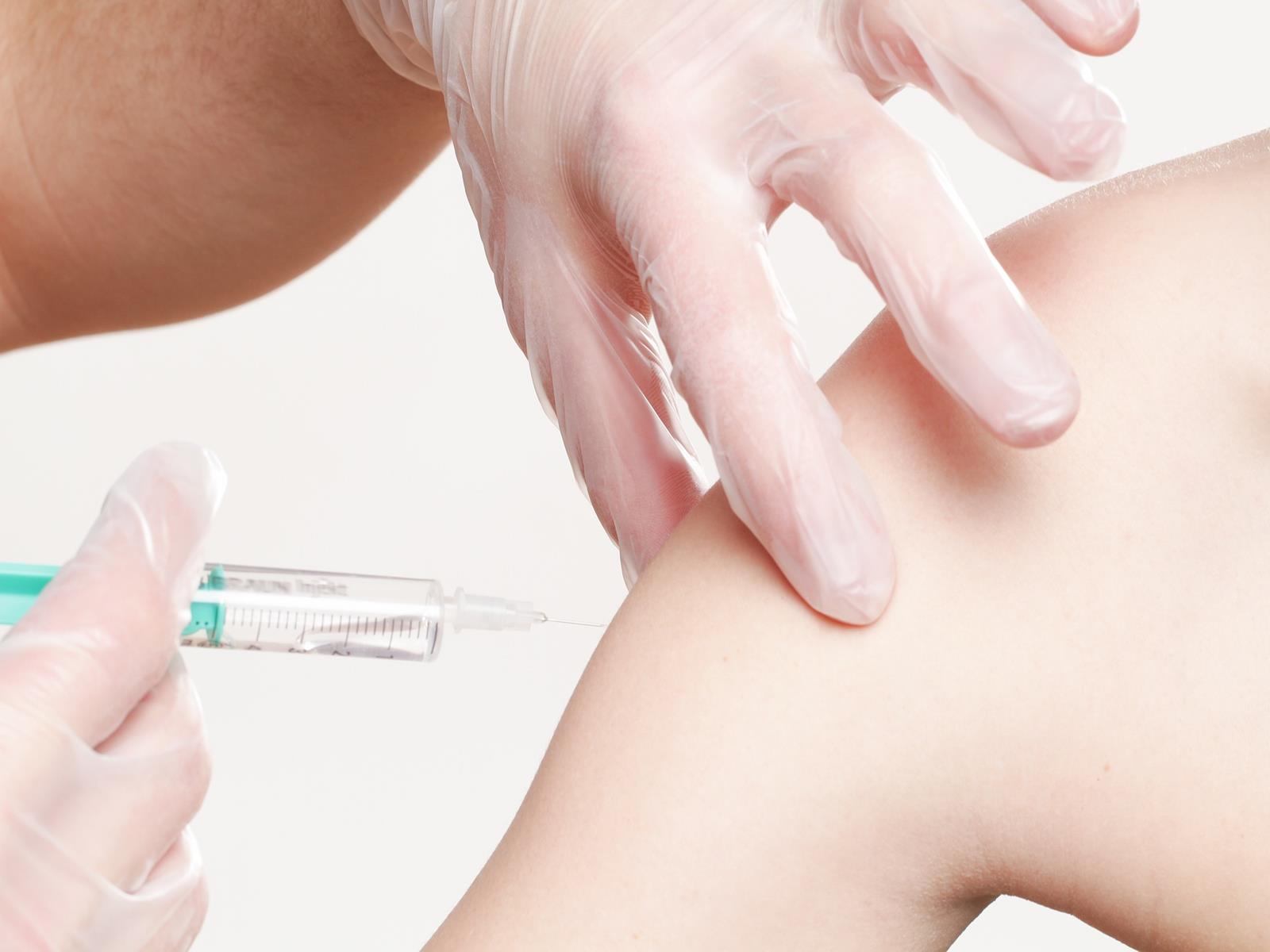
Na przykład, w kontekście wspomnianych wcześniej onkogennych zakażeń wirusowych, skutecznym sposobem ochrony są szczepienia. Są stosunkowo tanie i naprawdę działają! Oczywiście, nasz układ odpornościowy wzmacnia także zdrowy styl życia. Ale tylko pod warunkiem, że ktoś jest w stosowaniu zasad zdrowego stylu życia systematyczny i konsekwentny. Nie będę tu wymieniać wszystkich tych zasad, bo są one już powszechnie znane – można je znaleźć m.in. w tzw. Europejskim Kodeksie Walki z Rakiem. Tak więc, w profilaktyce antyrakowej nie pomoże nikomu to, że raz czy dwa razy w roku zrobi sobie detoks czy zastosuje restrykcyjna dietę, jeśli potem wraca do swoich złych nawyków. Warto pamiętać, że niezdrowy styl życia, w tym zwłaszcza nieprawidłowa dieta i brak ruchu, nie tylko naraża nas na nowotwory, ale także na otyłość i tzw. zespół metaboliczny, które same w sobie też predysponują do zachorowania na raka. Warto zatem dbać o to co mamy na talerzach, zarówno pod względem jakości, jak i ilości. Warto na co dzień stosować się do zaleceń zawartych w Piramidzie Zdrowego Żywienia i Aktywności Fizycznej, jak też zwracać uwagę na to, żeby w naszej diecie nie było nadmiaru kalorii, a nawet żeby był ich pewien niedobór. Szczupli ludzie są zdrowsi. Ważna jest też higiena snu, bo dobry sen wzmacnia nasz metabolizm.
Co jeszcze możemy zrobić żeby uniknąć raka?
Możemy świadomie dbać o czyste środowisko i unikać jego zanieczyszczania. Do tego, co roku, w ramach profilaktyki, warto też robić podstawowe badania kontrolne (krwi, moczu czy badania obrazowe). Dotyczy to zwłaszcza osób z grup podwyższonego ryzyka (m.in. obciążonych rodzinnie). Takie osoby powinny badać się częściej niż osoby ze średnim ryzykiem populacyjnym.
Czy w ramach profilaktyki warto inwestować w modne ostatnio testy genetyczne?
Testy warto robić wtedy, gdy są do tego jakieś podstawy. Na przykład, gdy w naszej rodzinie występuje dziedziczna skłonność do pewnych zachorowań. Wtedy warto zrobić testy w kierunku konkretnych nowotworów. Osoby obciążone rodzinnie mogą wykonywać takie testy w ramach NFZ, w onkologicznych poradniach genetycznych.
A co ze stresem? Czy on także ma coś wspólnego z rakiem?
Tak, to też czynnik ryzyka. Dlatego warto się uczyć skutecznych technik radzenia sobie ze stresem. Choć często jest też tak, że mając po prostu pewną osobowość, wraz z nią mamy także i pewien wrodzony sposób reagowania na stres, który trudno jest zmienić. Tymczasem, nauka ma już wiele dowodów na to, że stres negatywnie wpływa na odporność. Osłabia ją zwłaszcza stres chroniczny, długotrwały. Stres to jednak bardziej złożone zjawisko niż się nam dotąd zdawało. Ostatnio np. pojawiają się naukowe doniesienia o tym, że na nasz nastrój bardzo duży wpływ ma m.in. stan i skład naszej flory bakteryjnej w jelitach. Co ciekawe, zależy od niego również to, jak reagujemy na terapię przeciwnowotworową, np. immunoterapię. Bakterie mają więc wpływ również na to, jak funkcjonuje nasz układ odpornościowy. Coraz częściej realizuje się w związku z tym przeszczepy flory jelitowej u ludzi (np. u osób otyłych albo u osób z dysfunkcjami układu immunologicznego). Pytanie tylko, czy stan mikroflory jelitowej wynika z naszych genetycznych predyspozycji czy raczej zależy od innych czynników. Wielu rzeczy na ten temat wciąż jeszcze nie wiemy.













Najnowsze komentarze