
Kwarantanna – wszystko, co warto o niej wiedzieć
Czy podczas kwarantanny można wyjść do parku na spacer z psem albo do sklepu, aby zrobić zakupy? Warto znać zasady odbywania kwarantanny, aby uniknąć przykrych konsekwencji.
– Kwarantanna to nie jest czas ferii, to nie jest czas wolny – mówił minister zdrowia Łukasz Szumowski, apelując o zdrowy rozsądek i odpowiedzialność.
Uważa się, że we Włoszech epidemia nowego koronawirusa rozprzestrzeniła się na taką skalę, jak obecnie m.in. z tego powodu, że ludzie nie przestrzegali zasad kwarantanny. Dowiedz się, jakie to zasady.
Ważna uwaga! Nowy koronawirus, okres wylęgania choroby, i szereg innych cech tego patogenu oraz choroby, którą wywołuje, nie są wystarczająco poznane. Każdego dnia przybywa jednak szereg nowych informacji. Dlatego trzeba pamiętać, że służby medyczne i sanitarne mogą zmieniać swoje wytyczne dotyczące zasad zarządzania kwarantanny, sposobu jej odbywania, długości jej trwania itp. Warto więc śledzić komunikaty władz.
Kto podlega kwarantannie
Kwarantanna jest zarządzana wobec osób zdrowych, które nie wykazują objawów choroby, ale które były narażone na zakażenie patogenem wywołującym groźną dla zdrowia publicznego chorobę zakaźną.
– Chodzi więc o to, żeby maksymalnie ograniczyć kontakt takiej osoby z innymi – podkreśla rzecznik prasowy Głównego Inspektoratu Sanitarnego Jan Bondar.
Nawet bowiem, gdy nie mamy objawów choroby, możemy ją szerzyć. Covid-19 – jak wykazują badania – przez około tydzień przebiega bezobjawowo. Czas ten może być jednak zarówno dłuższy, jak i krótszy.
Jak ustala się przesłanki do zarządzenia kwarantanny?
Zawsze decyzja podejmowana jest indywidualnie, zatem nie ma bezwzględnego wzorca. Na pewno poprzedzona jest zawsze wywiadem epidemiologicznym. Co do zasady kwarantanna może zostać zaordynowana wobec osoby, która:
- pozostawała w bezpośrednim kontakcie z osobą chorą lub w kontakcie w odległości mniej niż 2 metrów przez ponad 15 minut;
- prowadziła rozmowę z osobą z objawami choroby twarzą w twarz przez dłuższy czas;
- osoba zakażona należy do grupy najbliższych przyjaciół lub kolegów osoby chorej;
- osoba mieszkająca w tym samym gospodarstwie domowym, co osoba chora lub w tym samym pokoju: hotelowym/ w akademiku.
Kto może zarządzić kwarantannę
Kwarantannę może zarządzić inspekcja sanitarna oraz lekarz. Ten ostatni musi jednak poinformować inspekcję sanitarną o takiej decyzji. Wobec decyzji o kwarantannie stosuje się przepisy kodeksu postępowania administracyjnego. Warto wiedzieć, że decyzja taka ma rygor natychmiastowej wymagalności i nawet jeśli chcemy się od niej odwołać, to musimy jej przestrzegać z chwilą jej wydania.
Co grozi za złamanie kwarantanny?
Przede wszystkim grozi to, że osoby zdrowe zachorują i będą przenosić chorobę dalej. Poza tym złamanie kwarantanny jest zagrożone mandatem karnym w wysokości 5 tysięcy złotych.
Jak długo trwa kwarantanna?
Co do zasady, na obecną chwilę, 14 dni od momentu tzw. ostatniej styczności, a zatem kontaktu osoby zdrowej, która ma zostać poddana kwarantannie, z osobą chorą lub zakażoną. Kwarantanna może być jednak dłuższa (do 21 dni – na mocy ostatnio wprowadzonych przepisów). Wobec tej samej osoby kwarantanna może być zarządzona więcej niż jeden raz.
Czy kwarantanna może zostać skrócona?
Tak, ale tylko ze względów medyczno-epidemiologicznych. Jeśli okaże się, że na przykład:
- osoba chora, z którą osoba poddana kwarantannie miała bliski kontakt, nie jest zakażona nowym koronawirusem, co potwierdza wynik badania laboratoryjnego,
- upłynęło 14 dni od nałożenia kwarantanny, a osoba nią objęta nie zachorowała,
- w drugiej połowie kwarantanny zostało wykonane badanie w kierunku koronawirusa, które dało wynik ujemny,
kwarantanna może zostać skrócona. Taką decyzję podjąć może wyłącznie inspekcja sanitarna.
Jestem na kwarantannie. Czy mogę pójść po zakupy do sklepu?
Nie. Chodzi o to, by maksymalnie ograniczyć kontakt z innymi osobami. W sytuacji kwarantanny należy poprosić osoby znajome czy bliskie o robienie zakupów i pozostawianie ich pod drzwiami mieszkania. Jeśli kwarantanna dotyczy osoby samotnej, której bliscy nie są w stanie pomóc, powinna się ona zgłosić (telefonicznie!) do gminy, w której mieszka, z prośbą o pomoc.
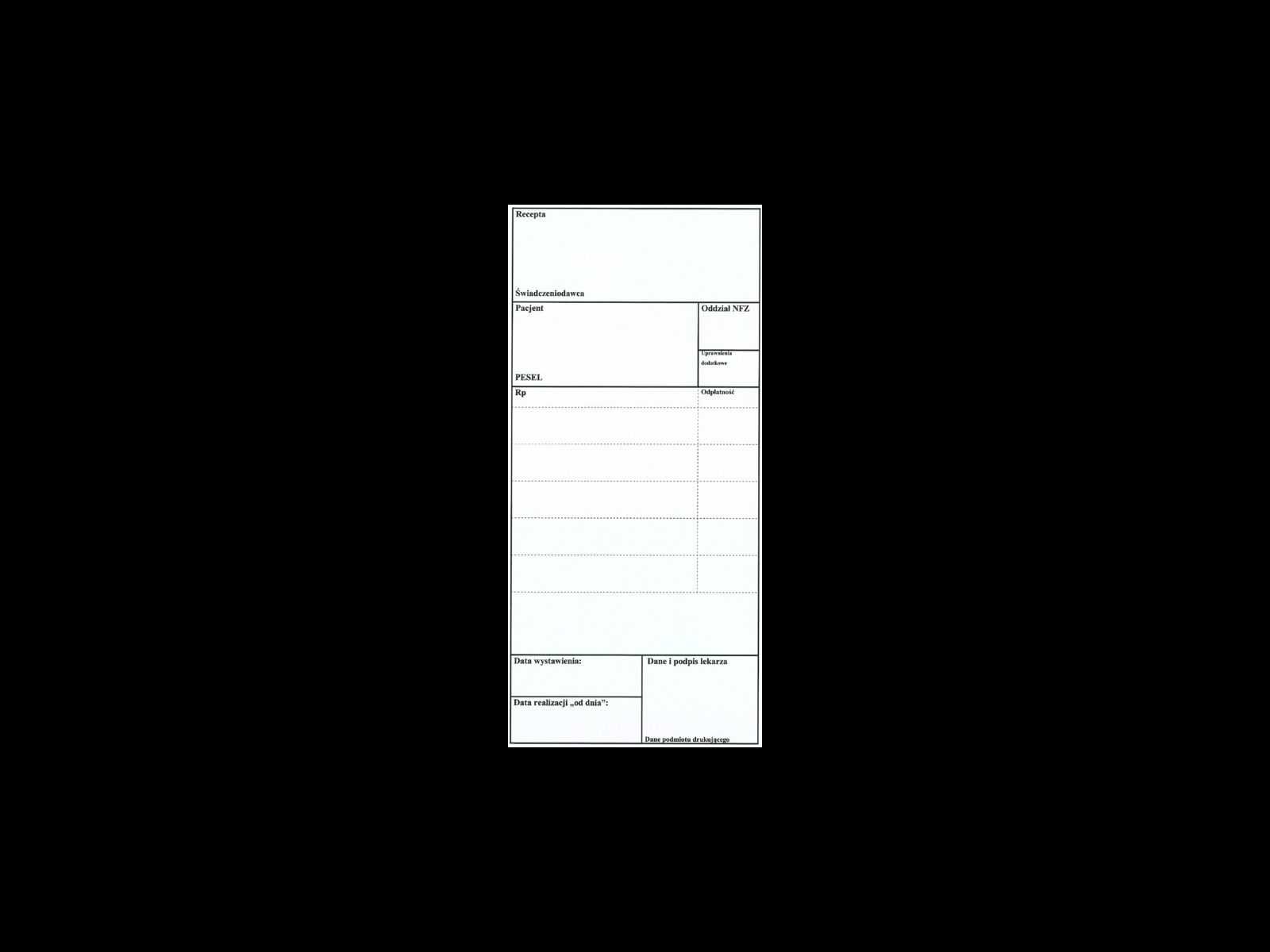
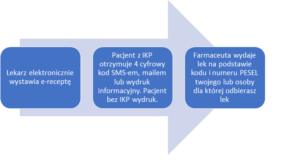
Podczas kwarantanny należy pamiętać o przyjmowaniu przepisywanych leków. Pamiętając o tym warto upoważnić kogoś do odbioru leków wypisanych na e-recepcie.
Czy podczas kwarantanny można wyprowadzać psa?
To zależy. Jak tłumaczy Jan Bondar, jeśli osoba mieszka w domu z ogrodem i wyprowadza psa na teren swojej posesji, nie podejmując i nie wchodząc w kontakt z innymi osobami, może to robić. Inaczej jest, gdy poddany kwarantannie właściciel psa mieszka w gęsto zaludnionym bloku – najlepiej, by poprosił bliskich lub znajomych o pomoc w opiece nad psem.
Czy podczas kwarantanny można spotykać się z rodziną lub bliskimi?
Nie. Kwarantanna służy temu, by ograniczyć kontakt z innymi osobami. Nie wszyscy to rozumieją, co pokazuje przykład pewnego młodego mężczyzny w Polsce, poddanego kwarantannie z powodu podejrzenia zakażenia wirusem SARS-Cov-2, który w tym czasie zorganizował spotkanie towarzyskie. Uczestnicy tego spotkania zakazili się wirusem.
Jedna osoba w gospodarstwie domowym została objęta kwarantanną. Co z jej domownikami?
Jan Bondar wskazuje, że warunki odbywania kwarantanny są zawsze ustalane indywidualnie, m.in. w zależności od tego, w jakich warunkach mieszka osoba poddana kwarantannie. Często dzieje się tak, że domownicy wynoszą się do znajomych czy bliskich. Może być też tak, że domownicy nie będą objęci kwarantanną (bo na przykład mieszkają w dużym domu i są w stanie zapewnić, że nie będą się stykać z osobą poddaną kwarantannie).
Jestem na kwarantannie. Zaczęła się biegunka. Co robić?
Osoba podczas kwarantanny musi udzielać inspekcji sanitarnej informacji o swoim stanie zdrowia. W razie jego pogorszenia (w jakimkolwiek aspekcie, nie muszą to być objawy Covid-19, czyli gorączka, kaszel i duszności), należy natychmiast powiadomić sanepid przez telefon i zgłosić się do oddziału zakaźnego.
Ponadto w czasie kwarantanny należy przestrzegać zasad higieny, w szczególności myć ręce; unikać dotykania oczu i ust, zakrywać usta i nos podczas kaszlu zgięciem łokcia lub chusteczką.
Czym różni się izolacja od kwarantanny
Prawo odróżnia te dwie sytuacje. Izolacja to odosobnienie osoby lub grupy osób chorych na chorobę zakaźną albo osoby lub grupy osób podejrzanych o chorobę zakaźną, w celu uniemożliwienia przeniesienia biologicznego czynnika chorobotwórczego na inne osoby.
Tymczasem kwarantanna to odosobnienie osoby zdrowej, która była narażona na zakażenie, w celu zapobieżenia szerzeniu się chorób szczególnie niebezpiecznych i wysoce zakaźnych.
Nowy koronawirus SARS-Cov-2 wywołuje chorobę o nazwie Covid-19. Objawia się ona najczęściej gorączką, kaszlem, dusznościami, bólami mięśni i zmęczeniem. Światowa Organizacja Zdrowia 11 marca ogłosiła stan pandemii.
Justyna Wojteczek, zdrowie.pap.pl
Fot. www.pixabay.com












Najnowsze komentarze