Kiedy ciśnienie skacze
Ciśnienie tętnicze nieustannie zmienia swoją wartość w zależności od naszych emocji czy ruchów. Duża zmienność może jednak zwiastować kłopoty zdrowotne. Kiedy zaś wartość ciśnienia dochodzi lub przekracza 140 mm słupka rtęci, lepiej udać się do lekarza. Poznaj najważniejsze fakty o skokach ciśnienia tętniczego.
O związanych z nimi zagrożeniach, profilaktyce i leczeniu opowiada prof. Michał Nowicki, kierownik Kliniki Nefrologii, Hipertensjologii i Transplantologii Nerek Centrum Kliniczno-Dydaktycznego Uniwersytetu Medycznego w Łodzi, Past-Prezes Polskiego Towarzystwa Nefrologicznego.
Ciśnienie tętnicze dostosowuje się do sytuacji. Kiedy więc jego wahania są normalne, a kiedy nie?
Dla wahań ciśnienia tętniczego nie ma w zasadzie ustalonych limitów. Układ krążenia fizjologicznie adaptuje się np. do wysiłku czy spoczynku, reaguje też na emocje. Taka zmienność jest prawidłowa. Jednak zdarzają się np. osoby, u których podczas wysiłku ciśnienie maleje. Może to być sytuacja patologiczna, ale nie zawsze, gdyż np. u dobrze wytrenowanej osoby w czasie wysiłku ciśnienie może nieznacznie spaść. Z kolei osoby chorujące już na nadciśnienie tętnicze o bardziej zmiennym ciśnieniu mają więcej powikłań sercowo-naczyniowych takich jak udary i zawały serca. Częściej są to też osoby cierpiące na inne choroby serca, nerek czy na cukrzycę. Nie wiadomo więc, czy powikłania te są rzeczywiście wynikiem wahań ciśnienia, czy tych chorób. Z pomocą wielokrotnych pomiarów ciśnienia, najlepiej całodobowych, można określić tzw. współczynnik zmienności ciśnienia, ale trudno jest jednoznacznie ocenić jego niekorzystny wpływ na organizm. Należy jednak przyjąć, że duża zmienność może być sygnałem, że coś niedobrego może się dziać w organizmie.
Zatem osoba o wyraźnych wahaniach ciśnienia powinna mieć na uwadze, że może cierpieć na inne choroby?
Rzeczywiście, takie wahania wiążą się z innymi patologiami, najczęściej chorobami serca, np. chorobą wieńcową. Kiedy na przykład w trakcie wysiłku dojdzie do silnego podwyższenia ciśnienia, może to świadczyć np. o zaawansowanej miażdżycy, ale także o chorobach nerek czy cukrzycy.
Czy zmienne ciśnienie może też zwiastować inne kłopoty z ciśnieniem?
Kiedyś uważano, że rozwijające się nadciśnienie tętnicze przechodzi najpierw przez fazę labilną, kiedy właśnie jest bardzo zmienne, a dopiero potem stabilizuje się na zbyt wysokim poziomie. I rzeczywiście, szczególnie u młodych ludzi, tak najczęściej jest. Ciśnienie może wtedy np. znacznie rosnąć pod wpływem emocji, czy stresu. Wahania ciśnienia mogą więc świadczyć o skłonnościach do rozwoju nadciśnienia.
A co, jeśli ktoś stwierdza wahania bez większej przyczyny?
Istnieją bardzo groźne choroby, które prowadzą do takich reakcji, np. guz chromochłonny, czy rakowiak. Na szczęście są to schorzenia rzadkie.
Kiedy więc należy się martwić?
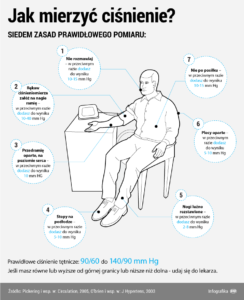
Przede wszystkim trzeba pamiętać, że u zdrowych osób, nawet przy wahaniach ciśnienia tętniczego, nie powinno ono przekraczać normy, czyli 140 mm Hg dla ciśnienia skurczowego i 90 mm Hg – dla rozkurczowego. Zdrowy człowiek ma więc prawidłowe ciśnienie nawet w sytuacjach, które u chorego na nadciśnienie tętnicze wywołują znaczne jego wzrosty.
Jednak niewiele osób regularnie bada ciśnienie. Jest na to jakaś rada?
Należałoby je badać w ramach ogólnej profilaktyki zdrowotnej. Ważne jednak, aby zwłaszcza młodzi ludzie wzięli pod uwagę, czy osoby z ich najbliższej rodziny cierpiały na nadciśnienie, np. czy u rodzica lub obojga rodziców pojawiło się ono przed 50. rokiem życia. Powinny także uwzględnić to, czy chorują na cukrzycę, czy są otyli, czy mają kłopoty z nerkami i czy w rodzinie były takie choroby. Kobiety powinny też monitorować ciśnienie w czasie przyjmowania hormonalnej antykoncepcji oraz w trakcie innych terapii hormonalnych.
A czy są jakieś objawy, na które trzeba zwracać uwagę?
Jednym z nich są bóle głowy, przede wszystkim w tylnej części, zwłaszcza w godzinach porannych. Niepokoić powinny też zawroty głowy, również te, pojawiające się przy szybkim wstawaniu, czy przy wzroście ciśnienia krwi.
Co robić razie kłopotów?
Diagnostyką nadciśnienia i jego leczeniem zajmuje się lekarz rodzinny. To do niego trzeba się udać.
Jakich badań można się spodziewać?
Lekarz zleci kilka podstawowych, naprawdę prostych badań. Jednym z nich jest profesjonalny pomiar ciśnienia w gabinecie lekarskim, być może też z pomocą urządzenia monitorującego ciśnienie przez 24 godziny. Zachęcamy też obecnie do wykonywania równoległych pomiarów w warunkach domowych przez samego chorego, co pozwala wykryć tzw. nadciśnienie utajone, czyli występujące w domu, przy prawidłowych wartościach ciśnienia w gabinecie lekarskim. Trzeba też wykonać badanie morfologii krwi, badanie ogólne moczu, pomiar elektrolitów, badanie stężenia w surowicy glukozy, lipidów i kreatyniny w surowicy oraz EKG.
Czy same wahania ciśnienia się leczy?
To zależy, jak duże jest ogólne ryzyko sercowo-naczyniowe pacjenta, czy jest otyły, czy ma cukrzycę lub uszkodzone nerki. Przy dużym ryzyku można wprowadzić pierwsze leki. W pozostałych przypadkach pozostaje obserwacja i wprowadzenie zmian w stylu życia. Metodami niefarmakologicznymi naprawdę można dużo osiągnąć, w tym zmniejszyć ryzyko pojawienia się nadciśnienia w przyszłości.
A co warto robić w ramach profilaktyki?
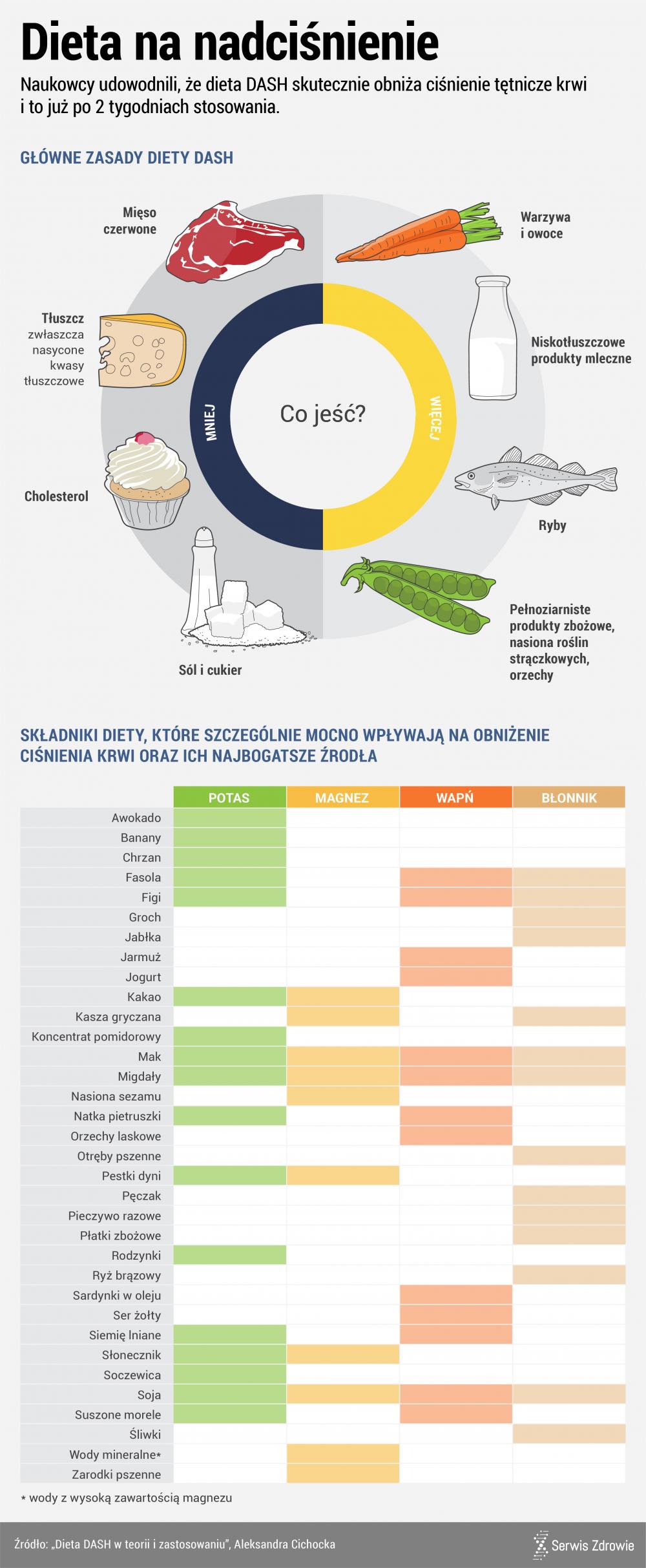
Zalecenia są podobne, jak w profilaktyce nadciśnienia. Warto przy okazji przypomnieć, że nie każdy rodzaj ruchu jest korzystny przy ryzyku nadciśnienia. Ćwiczenia izometryczne , czyli np. te prowadzone na siłowni, takie jak podnoszenie ciężarów są absolutnie niewskazane. Natomiast jogging, marsze, pływanie, czyli długotrwały wysiłek o umiarkowanej intensywności – jak najbardziej jest polecany. I oczywiście schudnięcie w przypadku nadwagi, rzucenie palenia, w tym papierosów elektronicznych, ograniczenie spożycia soli, cukrów prostych i tłuszczów pochodzenia zwierzęcego.
Rozmawiał Marek Matacz dla zdrowie.pap.pl
Fot. www.pixabay.com








Najnowsze komentarze